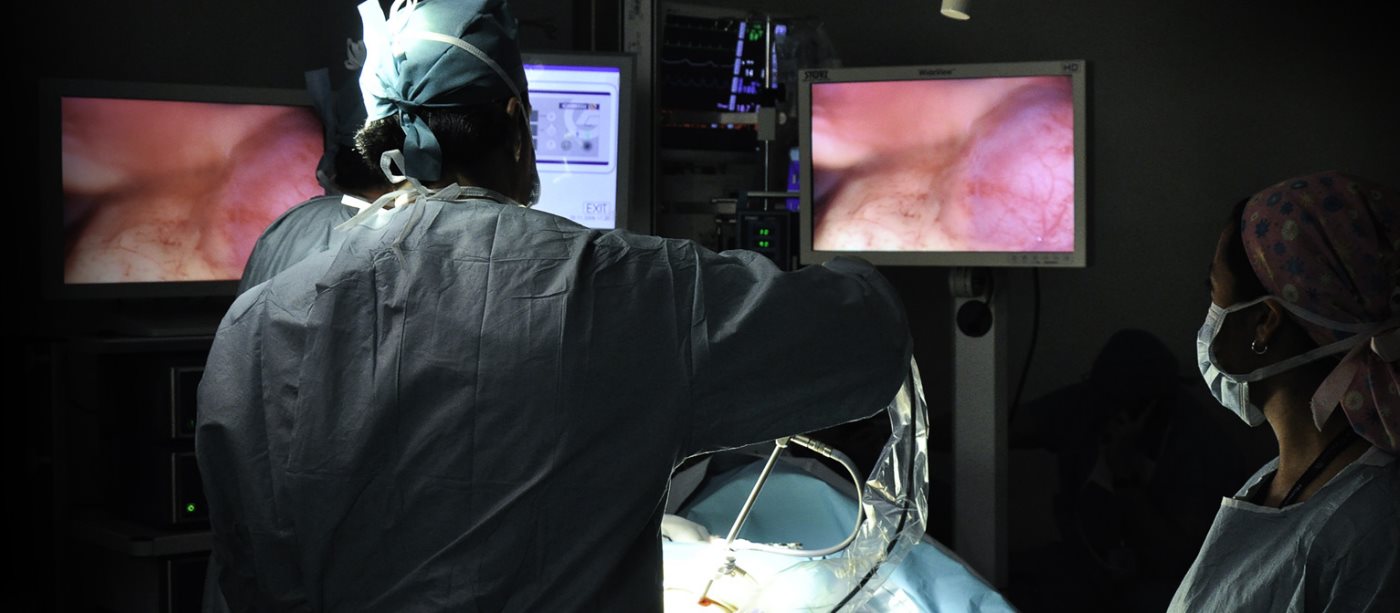
Gastroenterología
Estudios
Gastroscopia
La gastroscopia es una exploración de la superficie interna del esófago, estómago y porción superior del duodeno, que se realiza mediante un tubo flexible de fibra óptica que posee una cámara de televisión generadora de imágenes de alta definición que, a su vez, pueden ser magnificadas y mejoradas cambiando a voluntad del explorador el espectro de la luz. Esta tecnología conduce a diagnósticos precisos e inmediatos. Permite la detección de esofagitis, reflujo gastroesofágico, esófago de Barrett, gastritis, Helicobacter pylori, úlceras, cáncer, pólipos y otras lesiones de importancia. Se pueden tomar biopsias y es posible resecar lesiones como pólipos y cáncer precoz acoplando al equipo un sistema de electrodiatermia.
Para realizar el examen simplemente es necesario estar en ayunas; previa sedación con la asistencia de nuestros anestesiólogos se pasa el instrumento a través de la boca recorriendo el trayecto a evaluar. El procedimiento es ambulatorio, tarda 10 minutos y es totalmente indoloro. Las complicaciones de este procedimiento son muy raras.
Colonoscopia
La colonoscopia es una exploración interna del colon que se realiza mediante un tubo flexible de fibra óptica que posee una cámara de televisión generadora de imágenes de alta definición que, a su vez, pueden ser magnificadas y mejoradas cambiando a voluntad del explorador el espectro de la luz. Esta tecnología conduce a diagnósticos precisos e inmediatos. Permite la detección de cáncer, pólipos, enfermedades inflamatorias, divertículos, y otras lesiones de importancia. Se pueden tomar biopsias y es posible resecar lesiones como pólipos y cáncer precoz acoplando al equipo un sistema de electrodiatermia. La colonoscopia es fundamental en la prevención de cáncer de colon y recto; hoy en día está establecido que a los 50 años de edad todo adulto debe haberse hecho una colonoscopia.
Para realizar el examen es necesaria una cuidadosa preparación previa (ver anexo) que garantice una limpieza adecuada del intestino, condición indispensable que asegura la confiabilidad del estudio. Previa sedación del paciente con la asistencia de nuestros anestesiólogos, se pasa el instrumento a través del ano y se recorre todo el colon.
El procedimiento es ambulatorio, tarda de 15 a 20 minutos y es totalmente indoloro.
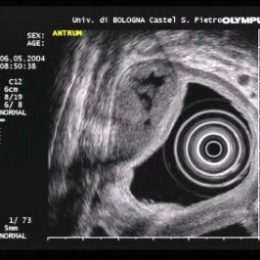
Ultrasonido Endoscópico
Es un procedimiento en el cual se utiliza un transductor de ultrasonido colocado en la punta de un endoscopio flexible que permite una evaluación integral de la patología biliar, pancreática y del tracto gastrointestinal superior e inferior con sus estructuras adyacentes. Es particularmente útil para la evaluación de tumores permitiendo su detección y grado de invasión local y regional. El procedimiento permite, mediante punción con aguja, la toma de muestras de tejidos o líquidos para su diagnóstico histológico y bioquímico.
Actualmente la técnica ha evolucionado y permite la realización de algunos tratamientos invasivos como la infiltración y bloqueo del plexo celíaco en caso de dolores de difícil control médico, el drenaje de pseudoquistes de páncreas, el drenaje no convencional de la vía biliar y la inyección local de agentes antitumorales y braquiterapia.
El examen se realiza bajo sedación con la asistencia de nuestros anestesiólogos; se pasa el instrumento a través de la boca o del ano y se recorre el trayecto a evaluar. El procedimiento generalmente es ambulatorio, de corta duración e indoloro. Las complicaciones son raras y se asocian más a la punción de lesiones. Para la realización de este estudio usted debe concertar una cita previa en nuestro servicio.
Balón Intragástrico
Es un dispositivo flexible que se coloca en el estómago a través de una endoscopia y logra reducir considerablemente la capacidad estomacal del paciente. Se recomienda para la reducción de peso en casos leves o moderados. El balón permanece en el estómago hasta por 8 meses, período al cabo del cual debe ser retirado igualmente mediante un procedimiento endoscópico. El balón intragástrico es un elemento de apoyo que, junto a un adecuado programa de ejercicio y un régimen alimentario, conducen al control del peso. Luego de su retiro, es indispensable que el paciente continúe con sus nuevos hábitos de ejercicio y dieta.
Para el procedimiento simplemente es necesario estar en ayunas y se realiza previa sedación con la asistencia de nuestros anestesiólogos. El procedimiento es ambulatorio, tarda unos 20 minutos y es totalmente indoloro. Las complicaciones de este procedimiento son muy raras; tiene una tasa de mortalidad de 0,2 %. Luego de colocado el balón es común que el paciente permanezca por 3 o 4 días con sensación de pesadez estomacal, náuseas, vómitos y gases, lo cual es producto de la adaptación natural del organismo al cuerpo extraño que se le ha introducido y se aliviará con la medicación que se le indique.
El riesgo de que el balón se vacíe es muy bajo (2%); sin embargo, en su interior contiene soluciones inocuas marcadas de color azul que en estos casos tiñen la orina y las heces, lo cual resulta fácilmente reconocible por la persona. Los dispositivos desinflados se evacuan sin mayor problema; excepcionalmente pudiera atascarse en el intestino lo que puede requerir una instrumentación endoscópica o quirúrgica para su retiro.
Colangiopancreatografía Retrógrada Endoscópica (CPRE)
Es un procedimiento diagnóstico y terapéutico que permite, mediante la combinación de la endoscopia con la radiología, la evaluación integral de las vías biliares y el páncreas. El examen, que se realiza bajo sedación con la asistencia de nuestros anestesiólogos, consiste en la introducción de un tubo flexible de fibra óptica a través de la boca hasta llegar al duodeno, donde se localiza la Papila de Vater. Una vez ubicado en esa posición se pasa un catéter que se introduce en la papila y permite inyectar un contraste radiológico para visualizar las vías biliares y el páncreas. Esta tecnología conduce a diagnósticos precisos e inmediatos como cálculos biliares o estrecheces de los conductos, benignas o de naturaleza tumoral. Permite la toma de muestras para citologías y biopsias. Posteriormente, de acuerdo a los hallazgos, se pueden realizar diferentes procedimientos terapéuticos como esfínterotomía, extracción de cálculos, dilatación de estrecheces y colocación de prótesis. Los riesgos relacionados con el procedimiento son hemorragia (0,76 a 3,2%), perforación del duodeno (0,3 a 1,3%), pancreatitis (1 a 15%) e infección de las vías biliares (0,3 a 1,3%). La mortalidad asociada al procedimiento es de 0 a 1%.
Videocápsula Endoscópica (VCE)
La VCE fue introducida para el estudio del intestino delgado en 2001 y ésta sigue siendo su principal utilidad. Consiste en una cápsula de unos 26 x 11 mm de tamaño que posee un dispositivo óptico de fotografía. Una vez tragada por el paciente comienza a transmitir imágenes de la superficie intestinal a un dispositivo externo o grabadora de datos que se coloca al paciente en su cinturón y que recibe la información a través de unos sensores adheridos a la pared abdominal. Un estudio promedio dura unas 8 horas y el dispositivo recibe unas 55.000 fotos que luego son procesadas y observadas por su médico en forma de película.
Las principales indicaciones para este estudio son: hemorragias digestivas de origen obscuro, anemias por deficiencia de hierro, enfermedad inflamatoria intestinal, enfermedad celíaca, malabsorción intestinal, sospecha de tumores u otra patología que pueda estar afectando al intestino delgado y síndromes polipósicos hereditarios.
Para la realización de este procedimiento usted debe seguir unas instrucciones especiales (ver anexo) y concertar una cita previa en nuestro servicio.
Enteroscopia
La enteroscopia es una exploración de la superficie interna del intestino delgado que se realiza mediante un tubo flexible de fibra óptica que posee una cámara de televisión generadora de imágenes de alta definición. Esta tecnología conduce a diagnósticos precisos e inmediatos. Permite la detección de lesiones sangrantes, cáncer, pólipos, enfermedades inflamatorias, evaluación de enfermedad celíaca y malabsorción intestinal, así como otras lesiones de importancia. Se pueden tomar biopsias y es posible realizar procedimientos terapéuticos como control de sangramientos y resección de lesiones como pólipos y cáncer precoz. Para realizar el examen debe estar en ayunas y es necesaria una cuidadosa preparación previa que garantice una limpieza adecuada del intestino, que asegura la confiabilidad del estudio. El examen, que se realiza bajo sedación con la asistencia de nuestros anestesiólogos, consiste en la introducción del instrumento a través de la boca, el ano, o ambos, dependiendo del nivel del intestino delgado donde se encuentre la lesión, y se recorre el trayecto a evaluar.
El procedimiento generalmente requiere hospitalización por 24 horas. Las complicaciones son raras y se asocian generalmente a la ejecución de procedimientos terapéuticos. Para la realización de este estudio usted debe concertar una cita previa en nuestro servicio.
Biopsia Hepática
La biopsia hepática permite tomar una muestra del tejido del hígado para su estudio microscópico directo.
Preparación Previa: Se deben practicar exámenes de laboratorio que incluyen el perfil de coagulación del paciente. El médico debe ser informado si el paciente previamente ha presentado trastornos de la coagulación sanguínea o tendencia al sangrado. Si toma regularmente ASPIRINA, CORASPIRINA, ASAPROL, GIMKOBILOVA, OMEGA, PRADAXA, PLAVIX, COUMADIN, WARFARINA u otro anticoagulante debe suspenderlo al menos una semana antes del procedimiento previa consulta con su médico.
Procedimiento de la Biopsia: Se debe presentar en ayunas. El procedimiento se realiza en la cama del paciente, generalmente temprano en la mañana y en el servicio ambulatorio del hospital. Para realizar la biopsia primero se efectúa un examen del hígado mediante ultrasonografía, el cual permite precisar la trayectoria que ha de seguir la aguja; ésta se pasa entre las costillas del lado derecho, previa asepsia de la zona y la inyección de un anestésico local; la aguja es muy fina, descartable y tiene un mecanismo automático que entra y sale del hígado en menos de un segundo. Ocasionalmente se puede sentir sensación de presión o dolor leve en la zona por muy corto tiempo.
Luego de la Biopsia: El paciente debe permanecer acostado sobre su lado derecho por un par de horas lo cual ayuda a sellar el sitio donde se realizó la punción. La mayoría de los pacientes no presentan dolor; sin embargo, algunos (hasta un 15%) pueden sentir dolor leve o moderado en el lado derecho, cuello u hombro. De ser necesario se administrará un analgésico para aliviar estos síntomas. El paciente, por razones de precaución y seguridad, permanecerá hospitalizado 24 horas bajo vigilancia clínica y se le harán controles de laboratorio; si la evolución es satisfactoria se egresará en el curso de la mañana siguiente.
En su casa después de la biopsia: Debe permanecer en reposo hasta el día siguiente. En caso de dolor leve o moderado tome acetaminofen (Atamel, Tempra, etc.) 1 o 2 tabletas cada 4 a 6 horas (no más de 8 al día). No tome aspirina, ibuprofeno o similares que pueden afectar la coagulación de la sangre. De presentarse dolor fuerte, dificultad para respirar, mareos u otro imprevisto que pueda indicar sangramiento, debe comunicarse de inmediato con su médico o asistir al servicio de emergencia del hospital. Si al día siguiente no hay dolor y se siente bien, puede reintegrarse a sus actividades normales, siempre y cuando no implique actividad física fuerte, al menos hasta dos días después de la biopsia.
Manometría Esofágica
Es un estudio ambulatorio de los músculos del esófago (tubo entre la garganta y el estómago) que permite examinar su funcionamiento. Es de utilidad para:
- Medir tono (fuerza) de los esfínteres esofágicos superior e inferior (músculos valvulares).
- Medir relajación de los esfínteres durante el trago.
- Medir fuerza y coordinación de los músculos esofágicos durante el trago.
- Determinar la localización de los esfínteres.
- Evaluar la necesidad y tipo de cirugía antirreflujo y/o bariátrica a realizar.
Asimismo, este estudio puede ayudar a encontrar la causa de las siguientes condiciones:
- Dificultad para tragar (disfagia).
- Dolor o presión torácica, vómitos o neumonía.
- Enfermedad por reflujo gastroesofágico.
La preparación consiste en hacer un ayuno de por lo menos 6 horas y suspender medicamentos que modulen la función esfinteriana (procinéticos, nitratos, bloqueantes de calcio, benzodiazepinas, etc.). Durante el procedimiento, se introduce un catéter delgado y flexible a través de la nariz hasta el estómago, previa anestesia local en nariz y garganta, y se administran múltiples tragos de 5 ml. de agua cada 30 segundos. Tiempo aproximado del estudio: 10 minutos.
pHMetría Esofágica
Es un examen ambulatorio que mide con qué frecuencia el ácido del estómago ingresa al esófago durante 24 horas. Es de utilidad para:
- Medir el porcentaje del tiempo en que el esófago está expuesto al ácido durante 24 horas, en posición vertical u horizontal.
- Medir el número de episodios de reflujo.
- Medir el número de reflujos prolongados (mayores de 5 minutos).
- Si se coloca en el estómago, permite medir la producción de ácido gástrico.
- Determinar la localización de los reflujos (proximales o distales).
- Determinar la asociación de los síntomas con la presencia de reflujos ácidos.
- Determinar reflujos patológicos y fisiológicos (diagnostica enfermedad por reflujo gastroesofágico).
- Correlacionar el o los síntomas con la presencia de reflujos gastroesofágicos ácidos.
- Predecir si el tratamiento médico antirreflujo convencional será útil o no; esto puede llevar a considerar el tratamiento quirúrgico.
La preparación consiste en hacer un ayuno de por lo menos 6 horas y suspender medicamentos que modulen la función esfinteriana y la producción de ácido (procinéticos, nitratos, bloqueantes de calcio, benzodiazepinas, bloqueantes de histamina, inhibidores de bomba de protones, antiácidos, sucralfato, etc.).
Durante el procedimiento, se introduce un catéter delgado y flexible a través de la nariz hasta el esófago, previa anestesia local en nariz y garganta, y se fija, conectándose luego al equipo portátil y ambulatorio de pHmetría.
El paciente debe llevar una vida lo más normal posible, marcando en el equipo el inicio y fin de las comidas, el inicio y fin de la posición de acostado y los síntomas al presentarse. La duración del estudio es de aproximadamente 24 horas.
pHMetría Esofágica con Impedancia Intraluminal Multicanal
Es un examen ambulatorio que mide con qué frecuencia ocurren los reflujos, sean ácidos o no ácidos. Es de utilidad para:
- Medir el porcentaje del tiempo en que el esófago está expuesto al ácido durante 24 horas, en posición vertical u horizontal.
- Medir el número de episodios de reflujo, ácidos y no ácidos.
- Medir el número de reflujos ácidos prolongados (mayores de 5 minutos)
- Medir el contenido del material refluido (líquido-aire).
- Si se coloca en el estómago, permite medir la producción de ácido gástrico.
- Determinar la localización de los reflujos (proximales o distales).
- Determinar la asociación de los síntomas con la presencia de reflujos ácidos y no ácidos.
- Determinar reflujos patológicos y fisiológicos (diagnostica enfermedad por reflujo gastroesofágico ácido y no ácido).
- Correlacionar el o los síntomas con la presencia de reflujos gastroesofágicos ácidos y no ácidos.
- Predecir si el tratamiento médico antirreflujo convencional será útil o no; esto puede llevar a considerar el tratamiento quirúrgico.
La preparación consiste en hacer un ayuno de por lo menos 6 horas y suspender medicamentos que modulen la función esfinteriana (procinéticos, nitratos, bloqueantes de calcio, benzodiazepinas, etc.). En el caso de medicamentos que modulen la producción de ácido (bloqueantes de histamina, inhibidores de bomba de protones, antiácidos, sucralfato, etc.) queda a discreción del médico tratante, ya que puede no ser necesario suspenderlos.
Durante el procedimiento, se introduce un catéter delgado y flexible a través de la nariz hasta el esófago, previa anestesia local en nariz y garganta, y se fija, conectándose luego al equipo portátil y ambulatorio de pHmetría con impedancia.
El paciente debe llevar una vida lo más normal posible, marcando en el equipo el inicio y fin de las comidas, el inicio y fin de la posición de acostado y los síntomas al presentarse. La duración del estudio es de aproximadamente 24 horas.
Manometría Anorrectal
Es un estudio ambulatorio que sirve para medir el funcionamiento de la parte final del intestino (ano y recto). Es de utilidad para:
- Medir tono (fuerza) del canal anal (esfínteres anales externo e interno).
- Medir relajación con la maniobra defecatoria.
- Medir aumento de presión con la aprehensión.
- Investigar presencia de reflejos rectoanales excitatorio e inhibitorio.
- Medir distensibilidad rectal.
- Medir sensibilidad rectal.
- Identificar causas de incontinencia fecal, estreñimiento por disfunción de piso pélvico y dolor anorrectal.
- Planificar algunos tipos de cirugía.
- Determinar la efectividad de una cirugía previa
Para realizarse el estudio no hace falta estar en ayuna ni se requiere ninguna preparación especial; sin embargo, se deben suspender medicamentos que modifiquen las presiones del recto y del ano (cremas, geles, supositorios, nitratos, bloqueantes de calcio, etc.). Durante el procedimiento, se coloca un catéter delgado y flexible a través del ano hasta el recto, y se le indican órdenes sencillas de aprehensión, pujo y sensación. Tiempo aproximado del estudio: 10 minutos.
dulen la producción de ácido (bloqueantes de histamina, inhibidores de bomba de protones, antiácidos, sucralfato, etc.) queda a discreción del médico tratante, ya que puede no ser necesario suspenderlos.
Durante el procedimiento, se introduce un catéter delgado y flexible a través de la nariz hasta el esófago, previa anestesia local en nariz y garganta, y se fija, conectándose luego al equipo portátil y ambulatorio de pHmetría con impedancia.
El paciente debe llevar una vida lo más normal posible, marcando en el equipo el inicio y fin de las comidas, el inicio y fin de la posición de acostado y los síntomas al presentarse. La duración del estudio es de aproximadamente 24 horas.
Prueba de Expulsión del Balón
Es una prueba de mucha utilidad, simple y sin costo. Se coloca una sonda con balón en el recto del paciente y se insufla con 50 a 60 ml. a los fines de evaluar si el paciente puede expulsar o no el balón, ya sea sentado o en decúbito lateral.
Si falla en la expulsión del balón se asocia a disfunción del piso pélvico y/o alteración anatómica rectoanal.
Reentrenamiento anorrectal (Biofeedback)
Consiste en un programa ambulatorio de varias sesiones de educación y ejercicios para mejorar y restaurar la función anorrectal. Los ejercicios se hacen guiados por manometría anorrectal, por lo que el paciente puede observar en el monitor cómo es el funcionamiento de los músculos anorrectales.
Las indicaciones clínicas y manométricas del reentrenamiento son:
- Incontinencia fecal.
- Estreñimiento (particularmente si tiene dificultad para defecar).
- Sensación rectal ausente o disminuida.
- Se necesita un mínimo de presión y sensibilidad rectal para instaurar los ejercicios.
Se realiza una sesión semanal de aproximadamente 30 minutos, durante 5 semanas.
Tránsito Colónico
Es un examen que mide objetivamente el tiempo en que transcurre el contenido intestinal a través del colon. Es utilizado en pacientes con estreñimiento crónico y es capaz de sugerir si la causa es por tránsito lento del colon o por disfunción del piso pélvico, o si el estreñimiento cursa con tránsito normal.
La preparación consiste en suspender medicamentos que modulen la función colónica o esfinteriana anal (suplementos de fibra, laxantes, procinéticos, secretagogos, supositorios, enemas, etc.). El día 1 se indica la toma de una cápsula de gelatina blanda con 24 marcadores radio-opacos, y el día 5 se indica la realización de una radiografía de abdomen simple de pie. En dicha radiografía se observarán o no marcadores radio-opacos. De visualizarse, se contarán, y en caso de que el número sea patológico, se describirá su localización, sugiriendo así cual es el mecanismo fisiopatológico más probable del estreñimiento dado.
Estudios
La gastroscopia es una exploración de la superficie interna del esófago, estómago y porción superior del duodeno, que se realiza mediante un tubo flexible de fibra óptica que posee una cámara de televisión generadora de imágenes de alta definición que, a su vez, pueden ser magnificadas y mejoradas cambiando a voluntad del explorador el espectro de la luz. Esta tecnología conduce a diagnósticos precisos e inmediatos. Permite la detección de esofagitis, reflujo gastroesofágico, esófago de Barrett, gastritis, Helicobacter pylori, úlceras, cáncer, pólipos y otras lesiones de importancia. Se pueden tomar biopsias y es posible resecar lesiones como pólipos y cáncer precoz acoplando al equipo un sistema de electrodiatermia.
Para realizar el examen simplemente es necesario estar en ayunas; previa sedación con la asistencia de nuestros anestesiólogos se pasa el instrumento a través de la boca recorriendo el trayecto a evaluar. El procedimiento es ambulatorio, tarda 10 minutos y es totalmente indoloro. Las complicaciones de este procedimiento son muy raras.
La colonoscopia es una exploración interna del colon que se realiza mediante un tubo flexible de fibra óptica que posee una cámara de televisión generadora de imágenes de alta definición que, a su vez, pueden ser magnificadas y mejoradas cambiando a voluntad del explorador el espectro de la luz. Esta tecnología conduce a diagnósticos precisos e inmediatos. Permite la detección de cáncer, pólipos, enfermedades inflamatorias, divertículos, y otras lesiones de importancia. Se pueden tomar biopsias y es posible resecar lesiones como pólipos y cáncer precoz acoplando al equipo un sistema de electrodiatermia. La colonoscopia es fundamental en la prevención de cáncer de colon y recto; hoy en día está establecido que a los 50 años de edad todo adulto debe haberse hecho una colonoscopia.
Para realizar el examen es necesaria una cuidadosa preparación previa (ver anexo) que garantice una limpieza adecuada del intestino, condición indispensable que asegura la confiabilidad del estudio. Previa sedación del paciente con la asistencia de nuestros anestesiólogos, se pasa el instrumento a través del ano y se recorre todo el colon.
El procedimiento es ambulatorio, tarda de 15 a 20 minutos y es totalmente indoloro.
Es un procedimiento en el cual se utiliza un transductor de ultrasonido colocado en la punta de un endoscopio flexible que permite una evaluación integral de la patología biliar, pancreática y del tracto gastrointestinal superior e inferior con sus estructuras adyacentes. Es particularmente útil para la evaluación de tumores permitiendo su detección y grado de invasión local y regional. El procedimiento permite, mediante punción con aguja, la toma de muestras de tejidos o líquidos para su diagnóstico histológico y bioquímico.
Actualmente la técnica ha evolucionado y permite la realización de algunos tratamientos invasivos como la infiltración y bloqueo del plexo celíaco en caso de dolores de difícil control médico, el drenaje de pseudoquistes de páncreas, el drenaje no convencional de la vía biliar y la inyección local de agentes antitumorales y braquiterapia.
El examen se realiza bajo sedación con la asistencia de nuestros anestesiólogos; se pasa el instrumento a través de la boca o del ano y se recorre el trayecto a evaluar. El procedimiento generalmente es ambulatorio, de corta duración e indoloro. Las complicaciones son raras y se asocian más a la punción de lesiones. Para la realización de este estudio usted debe concertar una cita previa en nuestro servicio.
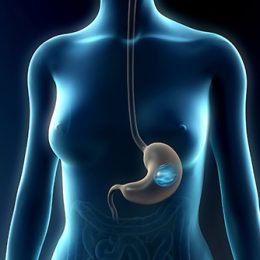
Es un dispositivo flexible que se coloca en el estómago a través de una endoscopia y logra reducir considerablemente la capacidad estomacal del paciente. Se recomienda para la reducción de peso en casos leves o moderados. El balón permanece en el estómago hasta por 8 meses, período al cabo del cual debe ser retirado igualmente mediante un procedimiento endoscópico. El balón intragástrico es un elemento de apoyo que, junto a un adecuado programa de ejercicio y un régimen alimentario, conducen al control del peso. Luego de su retiro, es indispensable que el paciente continúe con sus nuevos hábitos de ejercicio y dieta.
Para el procedimiento simplemente es necesario estar en ayunas y se realiza previa sedación con la asistencia de nuestros anestesiólogos. El procedimiento es ambulatorio, tarda unos 20 minutos y es totalmente indoloro. Las complicaciones de este procedimiento son muy raras; tiene una tasa de mortalidad de 0,2 %. Luego de colocado el balón es común que el paciente permanezca por 3 o 4 días con sensación de pesadez estomacal, náuseas, vómitos y gases, lo cual es producto de la adaptación natural del organismo al cuerpo extraño que se le ha introducido y se aliviará con la medicación que se le indique.
El riesgo de que el balón se vacíe es muy bajo (2%); sin embargo, en su interior contiene soluciones inocuas marcadas de color azul que en estos casos tiñen la orina y las heces, lo cual resulta fácilmente reconocible por la persona. Los dispositivos desinflados se evacuan sin mayor problema; excepcionalmente pudiera atascarse en el intestino lo que puede requerir una instrumentación endoscópica o quirúrgica para su retiro.
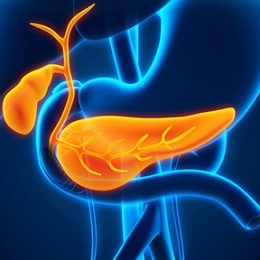
Es un procedimiento diagnóstico y terapéutico que permite, mediante la combinación de la endoscopia con la radiología, la evaluación integral de las vías biliares y el páncreas. El examen, que se realiza bajo sedación con la asistencia de nuestros anestesiólogos, consiste en la introducción de un tubo flexible de fibra óptica a través de la boca hasta llegar al duodeno, donde se localiza la Papila de Vater. Una vez ubicado en esa posición se pasa un catéter que se introduce en la papila y permite inyectar un contraste radiológico para visualizar las vías biliares y el páncreas. Esta tecnología conduce a diagnósticos precisos e inmediatos como cálculos biliares o estrecheces de los conductos, benignas o de naturaleza tumoral. Permite la toma de muestras para citologías y biopsias. Posteriormente, de acuerdo a los hallazgos, se pueden realizar diferentes procedimientos terapéuticos como esfínterotomía, extracción de cálculos, dilatación de estrecheces y colocación de prótesis. Los riesgos relacionados con el procedimiento son hemorragia (0,76 a 3,2%), perforación del duodeno (0,3 a 1,3%), pancreatitis (1 a 15%) e infección de las vías biliares (0,3 a 1,3%). La mortalidad asociada al procedimiento es de 0 a 1%.

La VCE fue introducida para el estudio del intestino delgado en 2001 y ésta sigue siendo su principal utilidad. Consiste en una cápsula de unos 26 x 11 mm de tamaño que posee un dispositivo óptico de fotografía. Una vez tragada por el paciente comienza a transmitir imágenes de la superficie intestinal a un dispositivo externo o grabadora de datos que se coloca al paciente en su cinturón y que recibe la información a través de unos sensores adheridos a la pared abdominal. Un estudio promedio dura unas 8 horas y el dispositivo recibe unas 55.000 fotos que luego son procesadas y observadas por su médico en forma de película.
Las principales indicaciones para este estudio son: hemorragias digestivas de origen obscuro, anemias por deficiencia de hierro, enfermedad inflamatoria intestinal, enfermedad celíaca, malabsorción intestinal, sospecha de tumores u otra patología que pueda estar afectando al intestino delgado y síndromes polipósicos hereditarios.
Para la realización de este procedimiento usted debe seguir unas instrucciones especiales (ver anexo) y concertar una cita previa en nuestro servicio.
La enteroscopia es una exploración de la superficie interna del intestino delgado que se realiza mediante un tubo flexible de fibra óptica que posee una cámara de televisión generadora de imágenes de alta definición. Esta tecnología conduce a diagnósticos precisos e inmediatos. Permite la detección de lesiones sangrantes, cáncer, pólipos, enfermedades inflamatorias, evaluación de enfermedad celíaca y malabsorción intestinal, así como otras lesiones de importancia. Se pueden tomar biopsias y es posible realizar procedimientos terapéuticos como control de sangramientos y resección de lesiones como pólipos y cáncer precoz. Para realizar el examen debe estar en ayunas y es necesaria una cuidadosa preparación previa que garantice una limpieza adecuada del intestino, que asegura la confiabilidad del estudio. El examen, que se realiza bajo sedación con la asistencia de nuestros anestesiólogos, consiste en la introducción del instrumento a través de la boca, el ano, o ambos, dependiendo del nivel del intestino delgado donde se encuentre la lesión, y se recorre el trayecto a evaluar.
El procedimiento generalmente requiere hospitalización por 24 horas. Las complicaciones son raras y se asocian generalmente a la ejecución de procedimientos terapéuticos. Para la realización de este estudio usted debe concertar una cita previa en nuestro servicio.
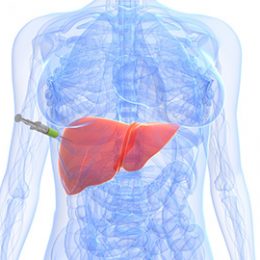
La biopsia hepática permite tomar una muestra del tejido del hígado para su estudio microscópico directo.
PREPARACIÓN PREVIA: Se deben practicar exámenes de laboratorio que incluyen el perfil de coagulación del paciente. El médico debe ser informado si el paciente previamente ha presentado trastornos de la coagulación sanguínea o tendencia al sangrado. Si toma regularmente ASPIRINA, CORASPIRINA, ASAPROL, GIMKOBILOVA, OMEGA, PRADAXA, PLAVIX, COUMADIN, WARFARINA u otro anticoagulante debe suspenderlo al menos una semana antes del procedimiento previa consulta con su médico.
PROCEDIMIENTO DE LA BIOPSIA: Se debe presentar en ayunas. El procedimiento se realiza en la cama del paciente, generalmente temprano en la mañana y en el servicio ambulatorio del hospital. Para realizar la biopsia primero se efectúa un examen del hígado mediante ultrasonografía, el cual permite precisar la trayectoria que ha de seguir la aguja; ésta se pasa entre las costillas del lado derecho, previa asepsia de la zona y la inyección de un anestésico local; la aguja es muy fina, descartable y tiene un mecanismo automático que entra y sale del hígado en menos de un segundo. Ocasionalmente se puede sentir sensación de presión o dolor leve en la zona por muy corto tiempo.
LUEGO DE LA BIOPSIA: El paciente debe permanecer acostado sobre su lado derecho por un par de horas lo cual ayuda a sellar el sitio donde se realizó la punción. La mayoría de los pacientes no presentan dolor; sin embargo, algunos (hasta un 15%) pueden sentir dolor leve o moderado en el lado derecho, cuello u hombro. De ser necesario se administrará un analgésico para aliviar estos síntomas. El paciente, por razones de precaución y seguridad, permanecerá hospitalizado 24 horas bajo vigilancia clínica y se le harán controles de laboratorio; si la evolución es satisfactoria se egresará en el curso de la mañana siguiente.
EN SU CASA DESPUÉS DE LA BIOPSIA: Debe permanecer en reposo hasta el día siguiente. En caso de dolor leve o moderado tome acetaminofen (Atamel, Tempra, etc.) 1 o 2 tabletas cada 4 a 6 horas (no más de 8 al día). No tome aspirina, ibuprofeno o similares que pueden afectar la coagulación de la sangre. De presentarse dolor fuerte, dificultad para respirar, mareos u otro imprevisto que pueda indicar sangramiento, debe comunicarse de inmediato con su médico o asistir al servicio de emergencia del hospital. Si al día siguiente no hay dolor y se siente bien, puede reintegrarse a sus actividades normales, siempre y cuando no implique actividad física fuerte, al menos hasta dos días después de la biopsia.
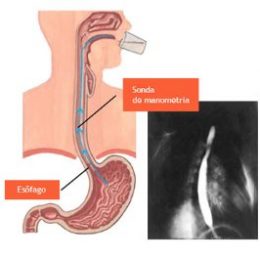
Es un estudio ambulatorio de los músculos del esófago (tubo entre la garganta y el estómago) que permite examinar su funcionamiento. Es de utilidad para:
- Medir tono (fuerza) de los esfínteres esofágicos superior e inferior (músculos valvulares).
- Medir relajación de los esfínteres durante el trago.
- Medir fuerza y coordinación de los músculos esofágicos durante el trago.
- Determinar la localización de los esfínteres.
- Evaluar la necesidad y tipo de cirugía antirreflujo y/o bariátrica a realizar.
Asimismo, este estudio puede ayudar a encontrar la causa de las siguientes condiciones:
- Dificultad para tragar (disfagia).
- Dolor o presión torácica, vómitos o neumonía.
- Enfermedad por reflujo gastroesofágico.
La preparación consiste en hacer un ayuno de por lo menos 6 horas y suspender medicamentos que modulen la función esfinteriana (procinéticos, nitratos, bloqueantes de calcio, benzodiazepinas, etc.). Durante el procedimiento, se introduce un catéter delgado y flexible a través de la nariz hasta el estómago, previa anestesia local en nariz y garganta, y se administran múltiples tragos de 5 ml. de agua cada 30 segundos. Tiempo aproximado del estudio: 10 minutos.
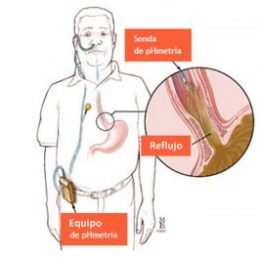
Es un examen ambulatorio que mide con qué frecuencia el ácido del estómago ingresa al esófago durante 24 horas. Es de utilidad para:
- Medir el porcentaje del tiempo en que el esófago está expuesto al ácido durante 24 horas, en posición vertical u horizontal.
- Medir el número de episodios de reflujo.
- Medir el número de reflujos prolongados (mayores de 5 minutos).
- Si se coloca en el estómago, permite medir la producción de ácido gástrico.
- Determinar la localización de los reflujos (proximales o distales).
- Determinar la asociación de los síntomas con la presencia de reflujos ácidos.
- Determinar reflujos patológicos y fisiológicos (diagnostica enfermedad por reflujo gastroesofágico).
- Correlacionar el o los síntomas con la presencia de reflujos gastroesofágicos ácidos.
- Predecir si el tratamiento médico antirreflujo convencional será útil o no; esto puede llevar a considerar el tratamiento quirúrgico.
La preparación consiste en hacer un ayuno de por lo menos 6 horas y suspender medicamentos que modulen la función esfinteriana y la producción de ácido (procinéticos, nitratos, bloqueantes de calcio, benzodiazepinas, bloqueantes de histamina, inhibidores de bomba de protones, antiácidos, sucralfato, etc.).
Durante el procedimiento, se introduce un catéter delgado y flexible a través de la nariz hasta el esófago, previa anestesia local en nariz y garganta, y se fija, conectándose luego al equipo portátil y ambulatorio de pHmetría.
El paciente debe llevar una vida lo más normal posible, marcando en el equipo el inicio y fin de las comidas, el inicio y fin de la posición de acostado y los síntomas al presentarse. La duración del estudio es de aproximadamente 24 horas.

Es un examen ambulatorio que mide con qué frecuencia ocurren los reflujos, sean ácidos o no ácidos. Es de utilidad para:
- Medir el porcentaje del tiempo en que el esófago está expuesto al ácido durante 24 horas, en posición vertical u horizontal.
- Medir el número de episodios de reflujo, ácidos y no ácidos.
- Medir el número de reflujos ácidos prolongados (mayores de 5 minutos)
- Medir el contenido del material refluido (líquido-aire).
- Si se coloca en el estómago, permite medir la producción de ácido gástrico.
- Determinar la localización de los reflujos (proximales o distales).
- Determinar la asociación de los síntomas con la presencia de reflujos ácidos y no ácidos.
- Determinar reflujos patológicos y fisiológicos (diagnostica enfermedad por reflujo gastroesofágico ácido y no ácido).
- Correlacionar el o los síntomas con la presencia de reflujos gastroesofágicos ácidos y no ácidos.
- Predecir si el tratamiento médico antirreflujo convencional será útil o no; esto puede llevar a considerar el tratamiento quirúrgico.
La preparación consiste en hacer un ayuno de por lo menos 6 horas y suspender medicamentos que modulen la función esfinteriana (procinéticos, nitratos, bloqueantes de calcio, benzodiazepinas, etc.). En el caso de medicamentos que modulen la producción de ácido (bloqueantes de histamina, inhibidores de bomba de protones, antiácidos, sucralfato, etc.) queda a discreción del médico tratante, ya que puede no ser necesario suspenderlos.
Durante el procedimiento, se introduce un catéter delgado y flexible a través de la nariz hasta el esófago, previa anestesia local en nariz y garganta, y se fija, conectándose luego al equipo portátil y ambulatorio de pHmetría con impedancia.
El paciente debe llevar una vida lo más normal posible, marcando en el equipo el inicio y fin de las comidas, el inicio y fin de la posición de acostado y los síntomas al presentarse. La duración del estudio es de aproximadamente 24 horas.
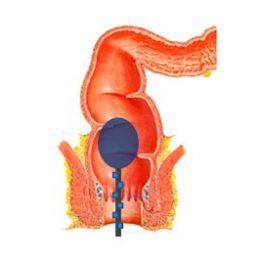
Es un estudio ambulatorio que sirve para medir el funcionamiento de la parte final del intestino (ano y recto). Es de utilidad para:
- Medir tono (fuerza) del canal anal (esfínteres anales externo e interno).
- Medir relajación con la maniobra defecatoria.
- Medir aumento de presión con la aprehensión.
- Investigar presencia de reflejos rectoanales excitatorio e inhibitorio.
- Medir distensibilidad rectal.
- Medir sensibilidad rectal.
- Identificar causas de incontinencia fecal, estreñimiento por disfunción de piso pélvico y dolor anorrectal.
- Planificar algunos tipos de cirugía.
- Determinar la efectividad de una cirugía previa
Para realizarse el estudio no hace falta estar en ayuna ni se requiere ninguna preparación especial; sin embargo, se deben suspender medicamentos que modifiquen las presiones del recto y del ano (cremas, geles, supositorios, nitratos, bloqueantes de calcio, etc.). Durante el procedimiento, se coloca un catéter delgado y flexible a través del ano hasta el recto, y se le indican órdenes sencillas de aprehensión, pujo y sensación. Tiempo aproximado del estudio: 10 minutos

Es una prueba de mucha utilidad, simple y sin costo. Se coloca una sonda con balón en el recto del paciente y se insufla con 50 a 60 ml. a los fines de evaluar si el paciente puede expulsar o no el balón, ya sea sentado o en decúbito lateral.
Si falla en la expulsión del balón se asocia a disfunción del piso pélvico y/o alteración anatómica rectoanal.
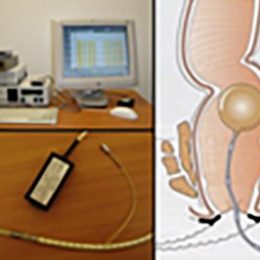
Consiste en un programa ambulatorio de varias sesiones de educación y ejercicios para mejorar y restaurar la función anorrectal. Los ejercicios se hacen guiados por manometría anorrectal, por lo que el paciente puede observar en el monitor cómo es el funcionamiento de los músculos anorrectales.
Las indicaciones clínicas y manométricas del reentrenamiento son:
- Incontinencia fecal.
- Estreñimiento (particularmente si tiene dificultad para defecar).
- Sensación rectal ausente o disminuida.
- Se necesita un mínimo de presión y sensibilidad rectal para instaurar los ejercicios.
Se realiza una sesión semanal de aproximadamente 30 minutos, durante 5 semanas.
Es un examen que mide objetivamente el tiempo en que transcurre el contenido intestinal a través del colon. Es utilizado en pacientes con estreñimiento crónico y es capaz de sugerir si la causa es por tránsito lento del colon o por disfunción del piso pélvico, o si el estreñimiento cursa con tránsito normal.
La preparación consiste en suspender medicamentos que modulen la función colónica o esfinteriana anal (suplementos de fibra, laxantes, procinéticos, secretagogos, supositorios, enemas, etc.). El día 1 se indica la toma de una cápsula de gelatina blanda con 24 marcadores radio-opacos, y el día 5 se indica la realización de una radiografía de abdomen simple de pie. En dicha radiografía se observarán o no marcadores radio-opacos. De visualizarse, se contarán, y en caso de que el número sea patológico, se describirá su localización, sugiriendo así cual es el mecanismo fisiopatológico más probable del estreñimiento dado.
Instrucciones

DÍA ANTERIOR AL EXAMEN:
- Dieta a base de líquidos claros como jugos envasados de frutas, té, tilo, manzanilla, Gatorade, gelatinas. Evite la ingesta de lácteos.
- A la 7:00 am tome dos cápsulas de DULCOLAX (si no lo consigue, no es indispensable tomarlo) y proceda a diluir cuatro sobres de COLAYTE o un pote grande de MILAX o dos frascos de FLEET ORAL (45 cc) en cuatro litros de agua; deje la solución así preparada guardada en la nevera.
- Puede salir de su casa y realizar su vida diaria normal.
- A partir de las 6:00 pm comenzar a tomar un vaso de la solución preparada cada 10 o 15 minutos hasta completar el volumen indicado. En caso de no tolerar los líquidos con facilidad o presentar náuseas, puede tomar o inyectarse una tableta o ampolla de Primperan o Irtopan. Mientras más agua o líquidos claros adicionales como Chinotto, 7 Up, Sprite o Gatorade (que no sea del rojo) tome hasta que se acueste a dormir, mejor; ello garantiza una más adecuada limpieza de su colon. A las 10:00 pm puede tomar un consomé.
DÍA DEL EXAMEN:
Presentarse para el estudio a la hora indicada, en la Sala de Endoscopia del Servicio de Gastroenterología, completamente en ayunas, con ropa ligera, sin prendas y con un acompañante.
OBSERVACIONES:
Si toma regularmente ASPIRINA, CORASPIRINA, ASAPROL, GIMKOBILOVA, OMEGA, PRADAXA, PLAVIX, COUMADIN, WARFARINA u otro anticoagulante debe suspenderlo al menos una semana antes del estudio previa consulta con su médico. Por el contrario, si toma antihipertensivos no debe suspenderlos.
Si tiene GRIPE debe aplazar el estudio.

DÍA ANTERIOR AL EXAMEN:
- Dieta a base de líquidos claros como jugos envasados de frutas, té, tilo, manzanilla, Gatorade, gelatinas. Evite la ingesta de lácteos.
- A la 2:00 pm tome dos cápsulas de DULCOLAX (si no lo consigue, no es indispensable tomarlo) y proceda a diluir cuatro sobres de COLAYTE o un pote grande de MILAX o dos frascos de FLEET ORAL (45 cc) en cuatro litros de agua; deje la solución así preparada guardada en la nevera.
- Puede salir de su casa y realizar su vida diaria normal.
- A partir de las 6:00 pm comenzar a tomar un vaso de la solución preparada cada 10 o 15 minutos hasta completar dos litros. En caso de no tolerar los líquidos con facilidad o presentar náuseas, puede tomar o inyectarse una tableta o ampolla de Primperan o Irtopan. Mientras más agua o líquidos claros adicionales como Chinotto, 7 Up, Sprite o Gatorade (que no sea del rojo) tome hasta que se acueste a dormir, mejor; ello garantiza una más adecuada limpieza de su colon. A las 10:00 pm puede tomar un consomé.
DÍA DEL EXAMEN:
- A las 6:00 am o antes puede desayunar 4 galletas de soda con mermelada más un té sin leche; luego de 30 minutos comenzar a tomar los otros dos litros de COLAYTE progresivamente como fue indicado anteriormente; después de las 10:00 am permanecer completamente en ayunas.
- Presentarse para el estudio a la hora indicada, en la Sala de Endoscopia del Servicio de Gastroenterología, completamente en ayunas, con ropa ligera, sin prendas y con un acompañante.
OBSERVACIONES:
Si toma regularmente ASPIRINA, CORASPIRINA, ASAPROL, GIMKOBILOVA, OMEGA, PRADAXA, PLAVIX, COUMADIN, WARFARINA u otro anticoagulante debe suspenderlo al menos una semana antes del estudio previa consulta con su médico. Por el contrario, si toma antihipertensivos no debe suspenderlos.
Si tiene GRIPE debe aplazar el estudio.

DÍA ANTERIOR AL EXAMEN:
- Dieta a base de líquidos claros como jugos envasados de frutas, té, tilo, manzanilla, Gatorade, gelatinas. Evite la ingesta de lácteos.
- A la 7:00 am tome dos tabletas de DULCOLAX (si no lo consigue, no es indispensable tomarlo).
- Puede salir de su casa y realizar su vida diaria normal.
- A partir de las 6:00 pm proceda a diluir un frasco de solución de MANITOL (500 cc al 18%), mezclándolo con otros 500 cc de agua y luego vaya tomando un vaso de la solución cada 10 o 15 minutos, hasta completar el litro. En caso de no tolerar los líquidos con facilidad o presentar náuseas, puede tomar o inyectarse una tableta o ampolla de Primperan o Irtopan. Debe tomar adicionalmente al menos otros 3 litros de agua o líquidos claros como Chinotto, 7 Up, Sprite o Gatorade (que no sea del rojo) hasta que se acueste a dormir; ello garantiza una adecuada limpieza de su colon. A las 10:00 pm puede tomar un consomé.
DÍA DEL EXAMEN:
Presentarse para el estudio a la hora indicada, en la Sala de Endoscopia del Servicio de Gastroenterología, completamente en ayunas, con ropa ligera, sin prendas y con un acompañante.
PREPARACIÓN PARA ESTUDIO EN LA TARDE
Tome las tabletas de DULCOLAX la noche antes del examen, al momento de acostarse a dormir. Comienze a tomar el MANITOL y los 3 litros adicionales de líquidos claros a partir de las 6:00 de la mañana y finalizar a las 10:00 am.
Todas las demás indicaciones son similares.
OBSERVACIONES:
Si toma regularmente ASPIRINA, CORASPIRINA, ASAPROL, GIMKOBILOVA, OMEGA, PRADAXA, PLAVIX, COUMADIN, WARFARINA u otro anticoagulante, debe suspenderlo al menos una semana antes del estudio, previa consulta con su médico. Por el contrario, si toma antihipertensivos no debe suspenderlos. Si tiene GRIPE debe aplazar el estudio.
ESTUDIO AM:
Presentarse para el estudio a la hora indicada, en la Sala de Endoscopia del Servicio de Gastroenterología, completamente en ayunas, con ropa ligera, sin prendas y con un acompañante.
OBSERVACIONES: Si toma regularmente ASPIRINA, CORASPIRINA, ASAPROL, GIMKOBILOVA, OMEGA, PRADAXA, PLAVIX, COUMADIN, WARFARINA u otro anticoagulante debe suspenderlo al menos una semana antes del estudio previa consulta con su médico. Por el contrario, si toma antihipertensivos no debe suspenderlos.
Si tiene GRIPE debe aplazar el estudio.
ESTUDIO PM:
A las 6:00 am puede desayunar 4 galletas de soda con mermelada más un té sin leche o un jugo de frutas bien diluido, por ejemplo naranjada; después de las 10:00 am permanecer completamente en ayunas.
Presentarse para el estudio a la hora indicada, en la Sala de Endoscopia del Servicio de Gastroenterología, completamente en ayunas, con ropa ligera, sin prendas y con un acompañante
OBSERVACIONES: Si toma regularmente ASPIRINA, CORASPIRINA, ASAPROL, GIMKOBILOVA, OMEGA, PRADAXA, PLAVIX, COUMADIN, WARFARINA u otro anticoagulante debe suspenderlo al menos una semana antes del estudio previa consulta con su médico. Por el contrario, si toma antihipertensivos no debe suspenderlos.
Si tiene GRIPE debe aplazar el estudio.

DÍA ANTERIOR AL EXAMEN:
- Lleve su vida normal. Aliméntese como lo hace usualmente. Evite la ingesta de leche.
- Evite tomar medicamentos, excepto los indispensables. Si toma hierro debe suspenderlo al menos una semana antes del estudio.
- Deberá permanecer al menos 12 horas en ayunas antes de la hora prevista para comenzar el estudio.
- Si es fumador debe permanecer al menos 12 horas sin fumar antes del estudio y durante el tiempo de su realización.
- A las 7:00 pm, disolver dos sobres de COLAYTE o medio pote grande de MILAX o un frasco de FLEET ORAL (45 cc) en dos litros de agua y comenzar a beberlo progresivamente a lo largo de las próximas 2 o 3 horas.
DÍA DEL EXAMEN:
- A las 6:00 am tómese el contenido de un frasco (o dos cápsulas) de FLATORIL.
- Preséntese para el estudio con ropa ligera, sin prendas y en ayunas en la Sala de Endoscopia del Servicio de Gastroenterología a la hora del día acordado.
- Una vez ingerida la videocápsula beba al menos medio vaso de agua cada hora durante las próximas ocho horas. Deberá permanecer en ayunas durante las primeras cuatro horas, después de las cuales podrá comer en forma ligera, sin leche.
- Durante el tiempo de duración del estudio lleve su vida normal, evite hacer ejercicio y evite estar cerca de personas que se estén haciendo estudios similares.
- Regrese para el retiro del equipo a nuestro servicio a la hora indicada.
OBSERVACIONES FINALES:
- La videocápsula deberá ser evacuada de su organismo por la vía natural en el curso de las próximas 72 horas; si al hacerlo observa que todavía tiene carga y emite luz, no tiene importancia.
- Si usted debe realizarse algún estudio de resonancia magnética durante los próximos 30 días infórmele a su médico tratante que se realizó este estudio en esta fecha para que se tomen las medidas preventivas que corresponden.
LIMPIEZA DE LA OSTOMÍA
- Se debe realizar dos veces al día, utilizando guantes, gasa, agua y jabón; luego colocar Bacitracina ünguento.
- Siempre revisar el área debajo del soporte y verificar si hay signos de inflamación o infección; si esto es observado infórmeselo de inmediato a su médico.
RECOMENDACIONES Y PRECAUCIONES PARA LA ALIMENTACIÓN
- Colocar al paciente semisentado (45°) y mantener esta posición al menos por una hora después de cumplida la alimentación.
- Antes de iniciar la alimentación coloque una inyectadora de 60 cc en la válvula de alimentación (FEED), aspire y verifique la presencia de residuos gástricos.
- Después de cumplida la alimentación, el tubo debe ser lavado inyectando para ello unos 30 a 50 cc de agua.
- Si durante la alimentación se presenta fuga de alimento a través de la ostomía o del tubo debe comunicárselo a su médico.
- Evite la excesiva tracción sobre el tubo.
- Evite pasar medicamentos que formen grumos como Sucralfato, Colestiramina y suplementos de Fibra como Metamucil, Citrucel, Avensyl, Agiolax, Plantaben, etc.
- La válvula (FLUID) es exclusivamente para pasar líquidos claros como agua.
ADMINISTRACIÓN DE MEDICAMENTOS
- Preferiblemente utilice la vía endovenosa.
- Siempre es preferible utilizar las presentaciones líquidas para su administración a través del gastrostomo.
- Los medicamentos sólidos deben ser previamente triturados finamente y luego diluidos en 50 cc de agua ligeramente tibia.
- Una vez pasado el medicamento recuerde lavar el tubo con 50 cc de agua y dejar al paciente semisentado a 45° durante una hora.
Instrucciones
Preparación para Colonoscopia (en la mañana)
DÍA ANTERIOR AL EXAMEN:
- Dieta a base de líquidos claros como jugos envasados de frutas, té, tilo, manzanilla, Gatorade, gelatinas. Evite la ingesta de lácteos.
- A la 7:00 am tome dos cápsulas de DULCOLAX (si no lo consigue, no es indispensable tomarlo) y proceda a diluir cuatro sobres de COLAYTE o un pote grande de MILAX o dos frascos de FLEET ORAL (45 cc) en cuatro litros de agua; deje la solución así preparada guardada en la nevera.
- Puede salir de su casa y realizar su vida diaria normal.
- A partir de las 6:00 pm comenzar a tomar un vaso de la solución preparada cada 10 o 15 minutos hasta completar el volumen indicado. En caso de no tolerar los líquidos con facilidad o presentar náuseas, puede tomar o inyectarse una tableta o ampolla de Primperan o Irtopan. Mientras más agua o líquidos claros adicionales como Chinotto, 7 Up, Sprite o Gatorade (que no sea del rojo) tome hasta que se acueste a dormir, mejor; ello garantiza una más adecuada limpieza de su colon. A las 10:00 pm puede tomar un consomé.
DÍA DEL EXAMEN:
Presentarse para el estudio a la hora indicada, en la Sala de Endoscopia del Servicio de Gastroenterología, completamente en ayunas, con ropa ligera, sin prendas y con un acompañante.
OBSERVACIONES:
Si toma regularmente ASPIRINA, CORASPIRINA, ASAPROL, GIMKOBILOVA, OMEGA, PRADAXA, PLAVIX, COUMADIN, WARFARINA u otro anticoagulante debe suspenderlo al menos una semana antes del estudio previa consulta con su médico. Por el contrario, si toma antihipertensivos no debe suspenderlos.
Si tiene GRIPE debe aplazar el estudio.
Preparación para Colonoscopia (en la tarde)
DÍA ANTERIOR AL EXAMEN:
- Dieta a base de líquidos claros como jugos envasados de frutas, té, tilo, manzanilla, Gatorade, gelatinas. Evite la ingesta de lácteos.
- A la 2:00 pm tome dos cápsulas de DULCOLAX (si no lo consigue, no es indispensable tomarlo) y proceda a diluir cuatro sobres de COLAYTE o un pote grande de MILAX o dos frascos de FLEET ORAL (45 cc) en cuatro litros de agua; deje la solución así preparada guardada en la nevera.
- Puede salir de su casa y realizar su vida diaria normal.
- A partir de las 6:00 pm comenzar a tomar un vaso de la solución preparada cada 10 o 15 minutos hasta completar dos litros. En caso de no tolerar los líquidos con facilidad o presentar náuseas, puede tomar o inyectarse una tableta o ampolla de Primperan o Irtopan. Mientras más agua o líquidos claros adicionales como Chinotto, 7 Up, Sprite o Gatorade (que no sea del rojo) tome hasta que se acueste a dormir, mejor; ello garantiza una más adecuada limpieza de su colon. A las 10:00 pm puede tomar un consomé.
DÍA DEL EXAMEN:
- A las 6:00 am o antes puede desayunar 4 galletas de soda con mermelada más un té sin leche; luego de 30 minutos comenzar a tomar los otros dos litros de COLAYTE progresivamente como fue indicado anteriormente; después de las 10:00 am permanecer completamente en ayunas.
- Presentarse para el estudio a la hora indicada, en la Sala de Endoscopia del Servicio de Gastroenterología, completamente en ayunas, con ropa ligera, sin prendas y con un acompañante.
OBSERVACIONES:
Si toma regularmente ASPIRINA, CORASPIRINA, ASAPROL, GIMKOBILOVA, OMEGA, PRADAXA, PLAVIX, COUMADIN, WARFARINA u otro anticoagulante debe suspenderlo al menos una semana antes del estudio previa consulta con su médico. Por el contrario, si toma antihipertensivos no debe suspenderlos.
Si tiene GRIPE debe aplazar el estudio.
Preparación para Colonoscopia con Manitol
DÍA ANTERIOR AL EXAMEN:
- Dieta a base de líquidos claros como jugos envasados de frutas, té, tilo, manzanilla, Gatorade, gelatinas. Evite la ingesta de lácteos.
- A la 7:00 am tome dos tabletas de DULCOLAX (si no lo consigue, no es indispensable tomarlo).
- Puede salir de su casa y realizar su vida diaria normal.
- A partir de las 6:00 pm proceda a diluir un frasco de solución de MANITOL (500 cc al 18%), mezclándolo con otros 500 cc de agua y luego vaya tomando un vaso de la solución cada 10 o 15 minutos, hasta completar el litro. En caso de no tolerar los líquidos con facilidad o presentar náuseas, puede tomar o inyectarse una tableta o ampolla de Primperan o Irtopan. Debe tomar adicionalmente al menos otros 3 litros de agua o líquidos claros como Chinotto, 7 Up, Sprite o Gatorade (que no sea del rojo) hasta que se acueste a dormir; ello garantiza una adecuada limpieza de su colon. A las 10:00 pm puede tomar un consomé.
DÍA DEL EXAMEN:
Presentarse para el estudio a la hora indicada, en la Sala de Endoscopia del Servicio de Gastroenterología, completamente en ayunas, con ropa ligera, sin prendas y con un acompañante.
PREPARACIÓN PARA ESTUDIO EN LA TARDE
Tome las tabletas de DULCOLAX la noche antes del examen, al momento de acostarse a dormir. Comienze a tomar el MANITOL y los 3 litros adicionales de líquidos claros a partir de las 6:00 de la mañana y finalizar a las 10:00 am.
Todas las demás indicaciones son similares.
OBSERVACIONES:
Si toma regularmente ASPIRINA, CORASPIRINA, ASAPROL, GIMKOBILOVA, OMEGA, PRADAXA, PLAVIX, COUMADIN, WARFARINA u otro anticoagulante, debe suspenderlo al menos una semana antes del estudio, previa consulta con su médico. Por el contrario, si toma antihipertensivos no debe suspenderlos. Si tiene GRIPE debe aplazar el estudio.
Preparación para Gastroscopia
ESTUDIO AM:
Presentarse para el estudio a la hora indicada, en la Sala de Endoscopia del Servicio de Gastroenterología, completamente en ayunas, con ropa ligera, sin prendas y con un acompañante.
OBSERVACIONES: Si toma regularmente ASPIRINA, CORASPIRINA, ASAPROL, GIMKOBILOVA, OMEGA, PRADAXA, PLAVIX, COUMADIN, WARFARINA u otro anticoagulante debe suspenderlo al menos una semana antes del estudio previa consulta con su médico. Por el contrario, si toma antihipertensivos no debe suspenderlos.
Si tiene GRIPE debe aplazar el estudio.
ESTUDIO PM:
A las 6:00 am puede desayunar 4 galletas de soda con mermelada más un té sin leche o un jugo de frutas bien diluido, por ejemplo naranjada; después de las 10:00 am permanecer completamente en ayunas.
Presentarse para el estudio a la hora indicada, en la Sala de Endoscopia del Servicio de Gastroenterología, completamente en ayunas, con ropa ligera, sin prendas y con un acompañante
OBSERVACIONES: Si toma regularmente ASPIRINA, CORASPIRINA, ASAPROL, GIMKOBILOVA, OMEGA, PRADAXA, PLAVIX, COUMADIN, WARFARINA u otro anticoagulante debe suspenderlo al menos una semana antes del estudio previa consulta con su médico. Por el contrario, si toma antihipertensivos no debe suspenderlos.
Si tiene GRIPE debe aplazar el estudio.
PREPARACIÓN PARA ESTUDIO EN LA TARDE
Tome las tabletas de DULCOLAX la noche antes del examen, al momento de acostarse a dormir. Comienze a tomar el MANITOL y los 3 litros adicionales de líquidos claros a partir de las 6:00 de la mañana y finalizar a las 10:00 am.
Todas las demás indicaciones son similares.
OBSERVACIONES: Si toma regularmente ASPIRINA, CORASPIRINA, ASAPROL, GIMKOBILOVA, OMEGA, PRADAXA, PLAVIX, COUMADIN, WARFARINA u otro anticoagulante, debe suspenderlo al menos una semana antes del estudio, previa consulta con su médico. Por el contrario, si toma antihipertensivos no debe suspenderlos. Si tiene GRIPE debe aplazar el estudio.
Preparación para Videocápsula Endoscópica
DÍA ANTERIOR AL EXAMEN:
- Lleve su vida normal. Aliméntese como lo hace usualmente. Evite la ingesta de leche.
- Evite tomar medicamentos, excepto los indispensables. Si toma hierro debe suspenderlo al menos una semana antes del estudio.
- Deberá permanecer al menos 12 horas en ayunas antes de la hora prevista para comenzar el estudio.
- Si es fumador debe permanecer al menos 12 horas sin fumar antes del estudio y durante el tiempo de su realización.
- A las 7:00 pm, disolver dos sobres de COLAYTE o medio pote grande de MILAX o un frasco de FLEET ORAL (45 cc) en dos litros de agua y comenzar a beberlo progresivamente a lo largo de las próximas 2 o 3 horas.
DÍA DEL EXAMEN:
- A las 6:00 am tómese el contenido de un frasco (o dos cápsulas) de FLATORIL.
- Preséntese para el estudio con ropa ligera, sin prendas y en ayunas en la Sala de Endoscopia del Servicio de Gastroenterología a la hora del día acordado.
- Una vez ingerida la videocápsula beba al menos medio vaso de agua cada hora durante las próximas ocho horas. Deberá permanecer en ayunas durante las primeras cuatro horas, después de las cuales podrá comer en forma ligera, sin leche.
- Durante el tiempo de duración del estudio lleve su vida normal, evite hacer ejercicio y evite estar cerca de personas que se estén haciendo estudios similares.
- Regrese para el retiro del equipo a nuestro servicio a la hora indicada.
OBSERVACIONES FINALES:
- La videocápsula deberá ser evacuada de su organismo por la vía natural en el curso de las próximas 72 horas; si al hacerlo observa que todavía tiene carga y emite luz, no tiene importancia.
- Si usted debe realizarse algún estudio de resonancia magnética durante los próximos 30 días infórmele a su médico tratante que se realizó este estudio en esta fecha para que se tomen las medidas preventivas que corresponden.